摘要目的:分析判断血清C-反应蛋白(CRP)和降钙素原(PCT)水平在慢性乙型肝炎合并细菌感染患者中的临床诊断价值,为慢性乙型肝炎患者临床感染的控制提供科学依据。方法:选取2018年8月—2019年8月我院收治的200例慢性乙肝感染患者为研究对象,根据有无细菌感染分为感染组和未感染组。检测所有患者血清CRP和PCT水平,绘制ROC曲线,评价其特异性和敏感性。结果:感染组和未感染组慢性乙肝患者的血清PCT、CRP水平均高于正常参考值,与未感染组相比,感染组患者的PCT和CRP水平显著增高(P<0.01)。两种血清标志物诊断合并细菌感染的特异性和敏感性均高于75%。与CRP相比,PCT诊断细菌感染的特异性、敏感性均相对更高。结论:血清CRP和PCT水平在慢性乙型肝炎合并细菌感染患者中明显高于正常个体,与CRP比较,PCT诊断细菌感染的临床效能更高。
关键词:慢性乙型肝炎;细菌感染;C反应蛋白;降钙素原;文章发表
慢性乙型肝炎严重威胁人类的健康及生命安全。据报道我国约有1.3亿慢性乙型肝炎病毒携带者,每年约有65万人因HBV感染导致的肝硬化、原发性肝癌和肝衰竭等严重并发症而死亡[1]。晚期肝炎患者因为肝功能受损严重,其合成、解毒、排泄的功能严重失代偿,易诱发严重并发症而危及患者的生命安全。有研究结果表明,细菌感染是慢性乙型肝炎患者最常见的并发症之一,也是导致其病情加重甚至死亡的一个重要因素[2]。因此,及早准确判断感染的发生对控制慢性乙肝患者的疾病进展及预后有着重要意义。本研究以我院收治的200例慢性乙肝感染患者为研究对象,通过分析两组患者血清CRP以及PCT水平,判断两种血清标志物在慢性乙型肝炎并发细菌感染的患者中进行临床诊断的价值,为控制慢性乙型肝炎患者的感染,提高患者的生活质量提供科学参考。
关键词:慢性乙型肝炎;细菌感染;C反应蛋白;降钙素原;文章发表
慢性乙型肝炎严重威胁人类的健康及生命安全。据报道我国约有1.3亿慢性乙型肝炎病毒携带者,每年约有65万人因HBV感染导致的肝硬化、原发性肝癌和肝衰竭等严重并发症而死亡[1]。晚期肝炎患者因为肝功能受损严重,其合成、解毒、排泄的功能严重失代偿,易诱发严重并发症而危及患者的生命安全。有研究结果表明,细菌感染是慢性乙型肝炎患者最常见的并发症之一,也是导致其病情加重甚至死亡的一个重要因素[2]。因此,及早准确判断感染的发生对控制慢性乙肝患者的疾病进展及预后有着重要意义。本研究以我院收治的200例慢性乙肝感染患者为研究对象,通过分析两组患者血清CRP以及PCT水平,判断两种血清标志物在慢性乙型肝炎并发细菌感染的患者中进行临床诊断的价值,为控制慢性乙型肝炎患者的感染,提高患者的生活质量提供科学参考。
1 、资料与方法
1. 1 一般资料
选取我院2018年8月—2019年8月收治的200例慢性乙型肝炎感染患者为研究对象。纳入标准:(1)符合慢性乙型肝炎、乙肝诱发的肝硬化和原发性肝癌的临床诊断标准;(2)年龄>18周岁,性别不限;(3)无合并其他肝炎病毒感染者;(4)无合并严重代谢性疾病、寄生虫感染、药物或化学毒物、循环障碍等疾病;(5)同意配合本研究并签署知情同意书。排除标准:(1)合并其他类型肝炎病毒感染(甲型、丙型、丁型或戊型)的患者;(2)由其他因素引起的肝硬化或原发性肝癌患者(包括酒精、代谢性疾病、胆汁淤积等);(3)不同意配合本研究者。根据其有无细菌感染分为感染组和未感染组。最终感染组纳入病例80例,包括并发金黄葡萄球菌感染21例,肺炎链球菌感染19例,大肠埃希菌感染14例,铜绿假单胞菌感染13例以及鲍曼不动杆菌感染13例,患者细菌感染均有明确的临床诊断或病原学诊断。其余120例未发生感染的患者纳入未感染组。两组性别、年龄、血清胆红素水平、肝功能分级等一般资料比较差异均无统计学意义(P>0.05)。
1. 2 检测方法
采用灭菌的一次性真空带盖塑料管,抽取清晨空腹静脉血4ml,加肝素进行常规抗凝处理并分离血清,采用德国BRAHMS公司的PCT-Q半定量快速检测试剂盒检测患者血清PCT水平,采用美国Beeckman公司的免疫散射比浊法试剂盒定量检测患者血清CRP水平。检测结果正常参考值为:PCT<0.5μg/L,CRP≤10mg/L。
1. 3 统计学方法
数据分析使用SPSS20.0软件,计量资料用均数±标准差( xˉ±s)表示,两组间比较采用t检验和Wilc-oxon秩和检验(根据数据是否符合正态分布)。采用受试者工作特征(ROC)曲线评价CRP、PCT诊断细菌感染的特异性与敏感性。以P<0.05表示差异有统计学意义。
选取我院2018年8月—2019年8月收治的200例慢性乙型肝炎感染患者为研究对象。纳入标准:(1)符合慢性乙型肝炎、乙肝诱发的肝硬化和原发性肝癌的临床诊断标准;(2)年龄>18周岁,性别不限;(3)无合并其他肝炎病毒感染者;(4)无合并严重代谢性疾病、寄生虫感染、药物或化学毒物、循环障碍等疾病;(5)同意配合本研究并签署知情同意书。排除标准:(1)合并其他类型肝炎病毒感染(甲型、丙型、丁型或戊型)的患者;(2)由其他因素引起的肝硬化或原发性肝癌患者(包括酒精、代谢性疾病、胆汁淤积等);(3)不同意配合本研究者。根据其有无细菌感染分为感染组和未感染组。最终感染组纳入病例80例,包括并发金黄葡萄球菌感染21例,肺炎链球菌感染19例,大肠埃希菌感染14例,铜绿假单胞菌感染13例以及鲍曼不动杆菌感染13例,患者细菌感染均有明确的临床诊断或病原学诊断。其余120例未发生感染的患者纳入未感染组。两组性别、年龄、血清胆红素水平、肝功能分级等一般资料比较差异均无统计学意义(P>0.05)。
1. 2 检测方法
采用灭菌的一次性真空带盖塑料管,抽取清晨空腹静脉血4ml,加肝素进行常规抗凝处理并分离血清,采用德国BRAHMS公司的PCT-Q半定量快速检测试剂盒检测患者血清PCT水平,采用美国Beeckman公司的免疫散射比浊法试剂盒定量检测患者血清CRP水平。检测结果正常参考值为:PCT<0.5μg/L,CRP≤10mg/L。
1. 3 统计学方法
数据分析使用SPSS20.0软件,计量资料用均数±标准差( xˉ±s)表示,两组间比较采用t检验和Wilc-oxon秩和检验(根据数据是否符合正态分布)。采用受试者工作特征(ROC)曲线评价CRP、PCT诊断细菌感染的特异性与敏感性。以P<0.05表示差异有统计学意义。
2、 结果
2. 1 两组患者血清PCT、CRP 水平比较
比较感染组和未感染组患者的血清PCT和CRP水平均高于正常参考值,与未感染组相比,感染组患者的PCT和CRP水平显著增高(P<0.01)。见表1。
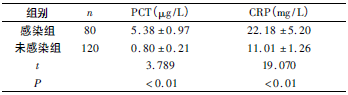
比较感染组和未感染组患者的血清PCT和CRP水平均高于正常参考值,与未感染组相比,感染组患者的PCT和CRP水平显著增高(P<0.01)。见表1。

表1两组患者血清PCT、CRP水平( xˉ±s)
2. 2 血清PCT、CRP 水平诊断细菌感染的特异性与敏感性
患者血清PCT和CRP的ROC曲线下面积分别为0.829、0.851;血清PCT和CRP诊断细菌感染的最佳截断值分别为3.98μg/L、11.29mg/L,两种血清标志物诊断合并细菌感染的特异性和敏感性均高于75%。与CRP相比,PCT诊断细菌感染的特异性、敏感性均相对更高。见表2。

表2 两组患者血清PCT、CRP 曲线下面积及在截断值的敏感性与特异性
3 、讨论
乙型肝炎病毒(HBV)的感染是常见的肝脏系统疾病的诱因之一。病毒持续高水平的复制使患者从病毒携带状态进一步发展成为慢性乙型肝炎、肝硬化和原发性肝癌等严重肝脏疾病,威胁着患者的生活质量和生命安全[3]。细菌感染是影响慢性重型乙型肝炎患者预后效果的一个重要促进因素,患者由于自身机体免疫力下降,容易出现继发性感染,而感染本身又会加重患者肝功能的损伤程度,形成恶性循环,成为导致重型肝炎患者死亡的一个重要原因。能否早期诊断感染并发症,对改善慢性HBV感染患者的预后具有重要意义,也是当前研究的重点。慢性乙肝患者抵抗力差,合并细菌感染时症状不典型,导致诊断困难,早期发现细菌感染,争取更多的治疗时间[4]。
机体发生感染时多种血清标志物水平会随之发生变化[5]。本文结果显示,感染组患者的血清PCT和CRP水平均显著高于未感染组。PCT是人类降钙素的前体物质,由甲状旁腺C细胞内合成和分泌,在调控细胞因子网络中发挥重要作用。正常的健康人静脉注射小剂量的内毒素后可在2h内检测到血清PCT,24h内即可到达高峰水平,而非细菌性感染和过敏反应时PCT水平不增高[6-7]。
本研究还发现患者血清PCT和CRP的ROC曲线面积均>0.70,其诊断细菌感染的特异性和敏感性均高于75%,且与CRP相比,PCT诊断细菌感染的特异性、敏感性均相对更高。这可能是因为CRP[8]是机体在急性炎症期或组织出现损伤时由肝脏合成的一种反应蛋白,临床上主要用于判断急性期炎症反应,对细菌感染和非细菌感染均较为敏感,因此对于慢性乙型肝炎合并细菌感染患者的诊断价值低于PCT,与陈伟杰[9]、缪希莉等[10]的研究结果一致。
综上所述,血清PCT和CRP水平可以作为预测慢性乙肝患者细菌感染的血清标志物,建议在临床上进行推广监测,以便及时采取相应的预防措施。
参考文献
[1]庄权权,林志航,蒋燕成,等.慢性乙型肝炎病毒感染患者血清免疫调节因子检测的临床意义[J].中华医院感染学杂志,2016,26(1):1-3.
[2]李连海,齐敏.不同核苷类似物治疗乙型肝炎肝硬化失代偿期的疗效及对相关炎性细胞因子水平的影响[J].广西医科大学学报,2016,33(5):849-851.
[3]Terrault NA,Lok ASF,Mcmahon BJ, et al. Update on Prevention,Diagnosis,and Treatment and of Chronic Hepatitis B: AASLD 2018 Hepatitis B Guidance[J]. Hepatology, 2018, 67( 4) : 1560 - 1599.
乙型肝炎病毒(HBV)的感染是常见的肝脏系统疾病的诱因之一。病毒持续高水平的复制使患者从病毒携带状态进一步发展成为慢性乙型肝炎、肝硬化和原发性肝癌等严重肝脏疾病,威胁着患者的生活质量和生命安全[3]。细菌感染是影响慢性重型乙型肝炎患者预后效果的一个重要促进因素,患者由于自身机体免疫力下降,容易出现继发性感染,而感染本身又会加重患者肝功能的损伤程度,形成恶性循环,成为导致重型肝炎患者死亡的一个重要原因。能否早期诊断感染并发症,对改善慢性HBV感染患者的预后具有重要意义,也是当前研究的重点。慢性乙肝患者抵抗力差,合并细菌感染时症状不典型,导致诊断困难,早期发现细菌感染,争取更多的治疗时间[4]。
机体发生感染时多种血清标志物水平会随之发生变化[5]。本文结果显示,感染组患者的血清PCT和CRP水平均显著高于未感染组。PCT是人类降钙素的前体物质,由甲状旁腺C细胞内合成和分泌,在调控细胞因子网络中发挥重要作用。正常的健康人静脉注射小剂量的内毒素后可在2h内检测到血清PCT,24h内即可到达高峰水平,而非细菌性感染和过敏反应时PCT水平不增高[6-7]。
本研究还发现患者血清PCT和CRP的ROC曲线面积均>0.70,其诊断细菌感染的特异性和敏感性均高于75%,且与CRP相比,PCT诊断细菌感染的特异性、敏感性均相对更高。这可能是因为CRP[8]是机体在急性炎症期或组织出现损伤时由肝脏合成的一种反应蛋白,临床上主要用于判断急性期炎症反应,对细菌感染和非细菌感染均较为敏感,因此对于慢性乙型肝炎合并细菌感染患者的诊断价值低于PCT,与陈伟杰[9]、缪希莉等[10]的研究结果一致。
综上所述,血清PCT和CRP水平可以作为预测慢性乙肝患者细菌感染的血清标志物,建议在临床上进行推广监测,以便及时采取相应的预防措施。
参考文献
[1]庄权权,林志航,蒋燕成,等.慢性乙型肝炎病毒感染患者血清免疫调节因子检测的临床意义[J].中华医院感染学杂志,2016,26(1):1-3.
[2]李连海,齐敏.不同核苷类似物治疗乙型肝炎肝硬化失代偿期的疗效及对相关炎性细胞因子水平的影响[J].广西医科大学学报,2016,33(5):849-851.
[3]Terrault NA,Lok ASF,Mcmahon BJ, et al. Update on Prevention,Diagnosis,and Treatment and of Chronic Hepatitis B: AASLD 2018 Hepatitis B Guidance[J]. Hepatology, 2018, 67( 4) : 1560 - 1599.
[4] 石磊,徐斌,于法涛,等. 乙肝相关慢加急性肝功能衰竭患者并发肺部感染的临床研究[J]. 中华医院感染学杂志,2016,26( 21) : 4900 - 4902.
[5] 韩杰,薛玉龙,汪传一,等. 腹部外伤患者术后血清IL-6 和PCT及CRP 水平与感染的相关性研究[J]. 中华医院感染学杂志,2017, 27( 20) : 4708 - 4711.
[6] Alter H,Block TM, et al. A Research Agenda for Curing Chronic Hepatitis B Virus Infection[J]. Hepatology,2018, 67( 3) : 1127 -1131.
[7] 苑文雯,王晗,何叶莉,等. 降钙素原与C 反应蛋白及白细胞介素-6 联合检测在慢性乙型肝炎中的临床意义[J]. 检验医学与临床,2015,12( 2) : 184 - 185.
[8] Garnacho-Montero J,Huici-Moreno MJ,Gutier-rez-pizarraya A,etal. Prognostic and diagnostic value of eosinopenia,C-reactive protein,procalcitonin,and circulating cell-free DNA in critically ill patients admitted with suspicion of sepsis[J]. Crit Care,2014,18( 3) : R116.
[9] 陈伟杰,何显科,宁丽. 慢性乙肝合并细菌感染患者血清PCT、CRP 及IL-6 水平变化的意义[J]. 广西医科大学学报,2019,36(6) : 982 - 985.
[10] 缪希莉,梅四清,高贵民. 血清降钙素原联合炎症指标对慢性重型乙型肝炎合并自发性细菌性腹膜炎的诊断价值[J]. 广东医学,2016, 37( 17) : 2625 - 2628.
相关热词搜索:
 官方微信
官方微信

 官方QQ
官方QQ













